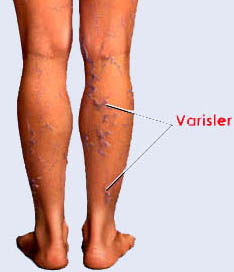
Varis Deyip Geçmeyin
Varis, en basit tanımı ile vücuttaki toplardamarların çapının artması, genişlemesi ve damar duvar yapısının bozulması olarak tanımlanabilir. Mısır papirüslerinde (MÖ:1550) ve Hippocrates'ten günümüze kalan belgelerde (MÖ:5.yy) varisden söz edilir. Venöz yetmezlik ve varisler modern toplumlarda kadınların yaklaşık % 25 inde, erkeklerin %15 inde problem oluşturmaktadır. Problemler basit telenjektazilerden,(kılcal damar varisleri) bacak yaralarına kadar geniş bir yelpazede görülebilir.
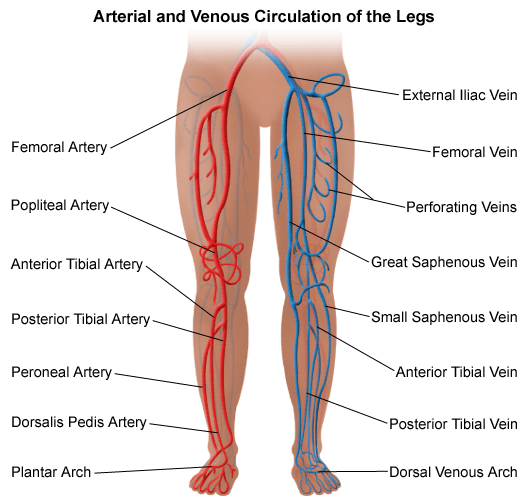
Toplardamarların temel görevi, kanın oksijenlenmesi ve dolaşıma yeniden katılması için kalbe taşınmasıdır. Bacaklardaki kan, toplardamarlar içindeki kapakçıkların yardımıyla kalbe doğru itilir. Bu kapakçıkların çalışması bozulduğunda, kan yukarıya taşınamaz, damar içinde birikerek varis görüntüsünü oluşturur. Bacaklarda şişlik, ağrı, yorgunluk, gece krampları ve karıncalanma olur. Bayanlarda adetler sırasında bu ağrı ve şişlik artar. Ciddi varisli toplardamarlar bacakların cildinde dolaşım bozukluğu ile cildin beslenmesini bozar, egzema türü şikayetlere yol açarken, bazen de yaraların açılmasına ve iltihaplanmalara neden olabilir.
Varisiniz varsa nelere dikkat etmelisiniz?
Hareketsiz kalmayın: Uzun süre aralıksız ve hareketsiz ayakta durmayın veya oturmayın. Mesleği gereği uzun süre hareketsiz olarak ayakta duran insanlarda varis oluşması neredeyse kaçınılmazdır, örneğin tezgahtarlar, öğretmenler, doktorlar bu gruba girerler. İşiniz uzun süre ayakta kalmanızı gerektiriyorsa, varisten koruyucu çoraplar giyebilirsiniz. 'Uzun süre bacak bacak üzerine atmayın.
Yüksek topuklu ayakkabı giymeyin. Yüksek topuklu ayakkabılar, baldır kaslarından çok kalça kaslarını kullanmanıza neden olur. Bu durum varisler için uygun zemin hazırlar. Kısa topuklu spor ayakkabılar baldır kaslarını çalıştırarak dolaşımı kolaylaştırır ve varisleri önler.
Çok dar giysiler giymeyin: Kan dolaşımınızı bozabilecek olan aşırı dar giysiler varis oluşumunu arttırabilirler
Aşırı güneşlenmeyin: Aşın güneş ve sıcak uygulaması damarları genişletir. Bu durum varislerin artışına neden olabilir.
Düzenli ayak ve bacak jimnastiği yapın. Düzenli yürüyüş veya egzersiz kan dolaşımını düzene sokar. Böylece varisleşmeyi veya mevcut varislerin ilerlemesini önler.
Ayaklarınızı yukarı kaldırın: Mümkünse günde en az 3-4 defa olmak üzere, 5-10 dakika süre ile ayaklannızı kalbinizin seviyesine kadar kaldırıp dinlenin. Fırsat buldukça bacaklarınızı yukarı kaldırın, yatarken mümkünse bacağınızın altına yastık koyun.
Fazla kilolardan kaçının.Fazla kilolu insanlarda varis daha sık görülür. Vücut ağırlığının artması; kanın bacaklardan yukarıya doğru hareketini güçleştirir. 'Dolaşım aksayınca toplardamarlar bozulur ve varisleşmeye başlar.
Baharatlardan uzak durun: Alkol ve fazla baharat tüketilmesi damarları genişletir.
Soğuk su masajı yapın: Sıcak su damarların genişlemesine ve sorunların artmasına neden olur. Bacaklarınıza her gün ılık-soğuk basınçlı suyu ayağınızdan yukarı doğru yavaşça çıkararak uygulayın.
Doktorunuzun verdiği ilaç ve/veya varis çorabını kullanın.
Aile Hikayesi: Anneniz, babanız ya da yakın akrabalarınızda varis varsa, sizin daha da dikkatli olmanız gerekir.
Hamilelik: Hamileliğin son 3 ayında çok sık varis görülür. Hamilelikte hormon düzeylerinin yükselmesi kan miktarındaki artış nedeni ile toplardamarlar genişlemektedir. İlave olarak da genişlemiş olan rahimin toplardamarlara baskı uygulaması da toplardamar varislerine neden olabilmektedir. Hamileliğe bağlı olarak gelişen varisler doğumdan en az 3 ay içerisinde kendiliğinden iyileşebildikleri gibi düzelmeyebilir.
En sık sorulan soru,varisler için tedavinin gerekli olup olmadığı ve hangi tedavinin en iyisi olduğudur?
Kozmetik olarak hastayı rahatsız eden ağrı ve başka semptomlar oluşturan varisler tedavi edilmelidir.
İki türlü tedavi yöntemi vardır.
I- Konservatif yöntemler basınçlı çoraplar. Venöz tonusu artırıcı ilaçların verilmesi, ağrının ortadan kaldırılması.
2- Düzeltici yöntemler : Skleroterapi, cerrahi yöntem, ışık-ısı ya da laser veya radyofrekans kaynakları uygulanarak yapılan düzeltici yöntemler.
Ancak sizin için en uygun tedaviyi mutlaka doktorunuza danışmanız gerekiyor.
Skleroterapi
Skleroterapide doktorunuz bozukluk olan veninize kimyasal bir ilaç injekte eder. Damar içten dışa doğru etki ederek damar duvarının birbirine yapışarak kapanmasına neden olur. Venleriniz artık kanla dolmaz. Normalde bu venler vasıtası ile kalbe dönen kan diğer venler ile kalbe döner. Vücut zamanla tedavi edilmiş bu venleri yok eder.
Ven stripping (sıyırma)
Klasik ama etkili varis tedavisidir. Doktorunuz öncelikle kasık bölgesinde küçük bir kesi yapar. Daha sonra doktorunuz bacağınızdaki yüzeyel venin safen venle tüm bağlantılarını keser ve ağızlarını bağlar. Ardından bu damarı çekerek tamamen çıkarır ya da bağladıktan sonra varis paketlerinin minik kesilerle temizler. Ameliyattan sonra hastanede bir-iki gün yattıktan sonra bacak bandajları ile evlerine gönderilir. 2 İla 3 hafta İçerisinde de normal yaşamlarına dönebilirler
Lazerle Varis Tedavisi
Harici Lazer Tedavisi:
Nd-YAG ya da benzeri bir lazerle ince damarsal lezyonlara ve 3-4mm lik varislere dışarıdan lazer uygulayarak yapılan bi tedavidir
Damariçi Lazer Tedavisi: (Endovenöz Lazer Tedavisi)
Endovenöz lazer son 5 yıldır geniş klinik deneyimlerle güvenirliğini kanıtlamış bir tekniktir. Hastanın ameliyat sonrası dönemde çok daha çabuk toparlanmasını sağlaması, çok daha az kesi gerektirmesi ve genel anestezi gerektirmemesi gibi nedenlerle Endovenöz Lazer Tedavisi hızlı bir şekilde varis tedavisinde altın standart haline gelmektedir. Endovenöz Lazer Tedavisinde çok yoğun ışın demeti olan lazer enerjisi kullanır. Çok hassas olarak sadece hedeflenen dokuya ışık enerjisini sunan lazerler, çevre dokuyu etkilemez. Lazerlerin yıllardır göz ameliyatından dermatolojiye kadar her türlü tıbbi işlemde kullanımı,güvenirliğini ve etkinliği kanıtlamasını sağlamıştır. Yetenekli bir doktorun elinde, lazerler klasik cerrahiye göre komplikasyonlar açısından çok daha az risklidir.
Damariçi lazerle varis tedavisi çok az ya da hiç yan etkisi olmadan, hastaneden kalmadan, çok az ya da hiç yara izi brakmadan kötü görünümlü varislerinizi ortadan kaldırabileceğiniz bir yöntemdir. Bir saatden daha az bir sürede şiş, kıvrımlı varislerinizden kurtulabilir ve hemen günlük aktivitelerinize dönebilirsiniz. Tedavi güvenli, hızlı ve etkilidir. Bu tedavi ile bacaklarınız tekrar eski görünümüne kavuşacaktır.
Bu teknikte, ayak bileği ya da dize yakın bölgede lokal anestezi sonrası büyük toplardamar üzerine, küçük bir cilt kesisi açılarak lazer kateteri yerleştirilir. Ultrason ile kateterin yeri kontrol edilir. Bozuk damarın olduğu bölgede lazer ile damar yakılır. Damar, lazere cevap olarak kapanır. Kapanan bu damar tüm vücudun kan akımının ancak yüzde beşini taşıyan yüzeyel damarlardır. Kan otomatik olarak diğer sağlıklı damarlara yönlenir.
Hastanın 2-7 gün varis çorabı kullanması önerilir. Oysa klasik ameliyatlarda hasta 3 hafta çorap kullanması gerekir. Klasik ameliyata göre morluk çok daha azdır. Hemen işlem sonrası hastanın yürümesi tavsiye edilir. Normal günlük işlerine devam edilebilir; sadece spor egzersiz gibi ağır faaliyetleri önlemek gerekir. Bölgede küçük ağrı ve morarma olabilir. Uygulama sonrası herhangi bir rahatsızlık,olursa reçetesiz bile bulunabilecek aspirin içermeyen ağrı kesiciler ile kolayca tedavi edilebilir.
Lazerle varis tedavisini özetleyecek olursak,
Tedavi bir saat daha az sürer
Doktor muayenehanesinde yapılabilir.
%98 başarı oranı vardır.
Problemler hızla düzelir.
Normal aktiviteye az veya hiç ağrı olmadan hemen döner.
Genel anestezi ya da hastane gerekmez.
Yara izi çok azdır veya hiç kalmaz.
Varis tedavisi için size hangi düzeltici yöntem uygulanabilir?
· İnce ipliksi görünüm varsa harici lazer kaynaklarından yararlanılarak yapılan tedavi yöntemi
· Sadece varisler varsa ultrason yardımlı skleroterapi yöntemi, küçük ve orta büyüklükteki varislerde uygulanır. Belli aralıklarla 2-4 seans yapılır. Varislerin içerisine ilaç verilerek varisler ortadan kaldırılır.
· Uzun safen veninde ileri derecede yetmezlik varsa
Hastaya klasik cerrahi tedavi veya Endovenöz Lazer uygulanabilir.